По статистике, экзема составляет от 30 до 40% случаев поражений кожи, сопровождающихся сыпью. Она может иметь как острое, так и хроническое течение, возникает у детей разного возраста и у взрослых людей, причиняя больным множество страданий. Давайте узнаем, какими симптомами характеризуется экзема и что это такое, отчего развивается неблагоприятный процесс и есть ли способы справиться с ним.
Содержание статьи
Что такое экзема?
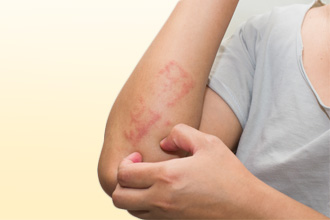 Под этим определением понимают заболевание кожи с острым либо хроническим течением, которое формируется под влиянием различных провоцирующих пусковых факторов (триггеров). Синоним – мокрый лишай. В основе патогенеза, то есть механизма развития, лежит серозное воспаление. Для него характерны последовательные этапы:
Под этим определением понимают заболевание кожи с острым либо хроническим течением, которое формируется под влиянием различных провоцирующих пусковых факторов (триггеров). Синоним – мокрый лишай. В основе патогенеза, то есть механизма развития, лежит серозное воспаление. Для него характерны последовательные этапы:
- Первичная острая иммунная реакция.
- Формирование очага воспаления.
- Трансформация неблагоприятного процесса и приобретение им хронической формы.
Таким образом, экзема на теле развивается в результате воспалительных изменений.
Заболевание встречается во всех возрастных группах. Наименьший возраст пациента с зарегистрированным случаем – 4 месяца, самый старший – 80 лет.
Причины
От чего появляется экзема, или мокнущий лишай у человека? Хотя этиология развития нарушений выяснена еще не полностью, наиболее обоснованной признана мультифакторная теория, согласно которой болезнь возникает под воздействием внешних и внутренних провоцирующих факторов. Основная причина – наличие генетической предрасположенности; другие триггеры лишь способствуют обострению симптомов на фоне первичного состояния.
Причины возникновения экземы – это:
- функциональные расстройства нервной системы;
- иммунологические нарушения;
- сбои эндокринной регуляции;
- очаги хронической инфекции;
- патологии пищеварительного тракта;
- аллергия.
От чего бывает экзема? Заболевание кожи возникает под влиянием разных пусковых факторов:
- химикаты;
- бактерии и грибы;
- лекарственные препараты;
- пищевые продукты;
- косметика;
- антигены микроорганизмов из хронических очагов инфекции.
Как видно из перечня, существуют первичные (фоновые) и вторичные (триггерные, пусковые) причины возникновения при экземе очагов воспаления на коже. И провокаторы симптомов могут приобретать опасность для пациента лишь тогда, когда чувствительность к ним уже обусловлена каким-либо базовым патологическим процессом – например, аллергией.
Классификация
 Есть три стадии экземы:
Есть три стадии экземы:
- Острая. Она, в свою очередь, разделяется на этапы: эритематозный, папулезный, везикулезный, мокнущий и корковый. Ее течение характеризуется наличием разнообразной сыпи. Появившиеся элементы вскрываются с образованием эрозий и корочек.
- Подострая. Появляются участки уплотнения кожи, и хотя сыпь уже не так беспокоит, болезнь экзема продолжается.
- Хроническая. У больных наблюдается усиление рисунка пораженных участков, очаги пигментации.
Существуют также разные виды экземы:
- истинная (идиопатическая);
- микробная;
- себорейная;
- детская;
- профессиональная;
- варикозная.
Причины экземы отражает следующая классификация:
- Экзогенная форма. Наблюдается при аллергии.
- Атопическая экзема. Формируется у людей с наследственной предрасположенностью к индивидуальной иммунной чувствительности.
- Дисрегуляторный вариант. Возникает при различных функциональных нарушениях, инфекциях.
Есть не только общепринятая, но и относительно новая американская классификация видов экземы:
- астеатотическая;
- диссеминированная;
- дерматит (застойный, себорейный или нумулярный);
- белый питириаз;
- ювенильный подошвенный дерматоз.
Каждая разновидность имеет особенности; кожная экзема как хронический процесс обычно сопряжена с аллергией.
Симптомы
Острая экзема у взрослых протекает до 2 месяцев, хроническая форма длится дольше 8 недель. Появление конкретных признаков зависит от того, какой вариант заболевания наблюдается и где расположены очаги (хотя в тяжелых случаях бывает поражена вся поверхность тела целиком).
Истинная экзема
Это хроническое заболевание, которое характеризуется склонностью к частым рецидивам, или обострениям. У пациентов выявляется аллергия. Симптоматика включает одновременное появление разной сыпи: узелков, пузырьков, пятен (истинный полиморфизм), покраснение, отек и зуд кожи. Есть риск инфицирования пораженных областей.
Дисгидротическая
Проявления локализуются в области пальцев рук и ног, на коже ладоней и подошв. Признаки экземы – это:
- Пузырьки (везикулы).
- Эрозии и мокнутия.
- Трещины и шелушение.
- Зуд кожи.
Элементы сыпи маленькие, их сравнивают с булавочной головкой или зернышками риса.
Они располагаются в глубине эпидермиса и «просвечивают» сквозь пораженный участок; вскрываются с образованием дефектов: эрозий с желтоватыми корками. Давление на очаг высыпаний болезненное, особенно при ходьбе или работе руками из-за трещин и ранок. Заживление происходит с шелушением, зуд бывает очень интенсивным.
Пруригинозная
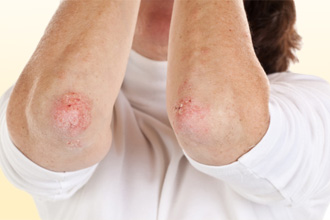 Заболевание обостряется в холодные месяцы года – осенью и зимой, рецидивы частые. Фокус поражения находится на таких областях тела как:
Заболевание обостряется в холодные месяцы года – осенью и зимой, рецидивы частые. Фокус поражения находится на таких областях тела как:
- лицо;
- локти;
- впадины под коленями;
- пах;
- разгибательная зона рук и ног.
Сыпь сочетает в себе признаки узелков и пузырьков одновременно. Хотя для нее не характерна склонность к образованию дефектов в виде эрозий при вскрытии полостных элементов, больных беспокоит зуд. Люди отмечают следы расчесов вплоть до ранок и ссадин. Кожа становится толще, возникает шершавость, усиливается ее рисунок. Зуд приступообразный, мучительный.
Тилотическая
Второе название этой формы патологии – роговая. Ее течение рецидивирующее. Поражаются конечности:
- ладони;
- подошвы.
Как выглядит экзема? Возникновение пузырьков этому варианту болезни не свойственно, и главным проявлением неблагоприятного процесса становится гиперкератоз, или избыточное ороговение кожи на ладонях и подошвах.
Что характерно, лечение экземы часто бывает безрезультатным или эффект не отличается стойкостью; больные страдают из-за образования глубоких болезненных трещин на пораженной поверхности. Возникает огрубение и уплотнение кожи, ее утолщение. Картину изменений сопровождает мучительный зуд.
Микробная экзема
Развивается у больных с сенсибилизацией (специфической иммунной чувствительностью) к антигенам инфекционных агентов – преимущественно бактерий, но иногда и грибов. Фоном нередко служат нейроэндокринные расстройства. Процесс характеризует:
- асимметрия очагов;
- четкие границы зоны поражения;
- наличие разных элементов сыпи.
Течение хроническое с рецидивами.
Монетовидная
Второе название – нумулярная. Может возникать экзема на животе или, что встречается значительно чаще, на конечностях – как верхних, так и нижних. Имеет несколько основных характеристик:
- Правильная округлая форма участка поражения.
- Наличие четкой границы воспалительного очага.
- Вероятность слияния высыпаний в бляшки кольцевидной формы.
Пациентов беспокоят такие симптомы экземы как:
- возникновение элементов диаметром от 1 до 3 см – это узелки, пузырьки, мокнутия;
- зуд, отек, покраснение;
- ощущение жжения.
Вероятно появление вторичной сыпи аллергической природы. Очаги бывают симметричными.
Паратравматическая
Это разновидность экземы, обостряющаяся в участках локализации ран, порезов, постоперационных рубцов, повреждения костей и суставов. Как она выглядит? Характерны следующие симптомы:
- Ярко выраженный отек.
- Покраснение кожи.
- Возникновение пустул (гнойничков).
- Наличие узелков (папул).
Элементы сыпи располагаются по периферии раневой поверхности; так как они содержат экссудат – гной, серозную жидкость – после вскрытия образуются корки. Пациентов беспокоит зуд. Иногда видны расширенные сосуды, появляются признаки гемосидероза: пятна желтого, красного или бурого оттенка.
Особые варианты
Это два подтипа микробной экземы:
 Варикозная. Очаги располагаются на ногах – в зоне повреждения сосудов; они могут появиться при неправильном уходе за язвами, их травматизации и имеют четкие границы, характеризуются покраснением, отеком и зудом, болезненностью.
Варикозная. Очаги располагаются на ногах – в зоне повреждения сосудов; они могут появиться при неправильном уходе за язвами, их травматизации и имеют четкие границы, характеризуются покраснением, отеком и зудом, болезненностью.- Сикозиформная. Локализуется на лице (верхняя губа, подбородок), под мышками и на лобке; проявляется припухлостью, краснотой, зудом, наличием пустул, внутри которых может находиться волос. Элементы разрушаются с образованием «серозных колодцев», со временем кожа утолщается, уплотняется, усиливается ее рисунок.
Лечение экземы в этих случаях представляет трудности из-за наличия первичной патологии, которая часто тоже плохо поддается терапии.
Другие формы
В этом разделе описаны варианты заболевания, связанные с грибковой инфекцией либо профессиональными аллергенами. Также уделяется внимание симптомам патологии у детей.
Себорейная
Современные врачи классифицируют эту форму экземы как дерматит. Ее возникновение связано с инфекционными агентами – чаще всего это дрожжевые грибы Pityrosporum ovale (Malassezia furfur). Предрасполагающие факторы: себорея (усиленное выделение кожного сала) и нейроэндокринные расстройства, иммунодефициты. Зоны поражения:
- волосистая часть головы;
- кожа за ушами;
- лоб;
- шея;
- затылок;
- верхняя часть груди;
- межлопаточная область.
Появляются серые чешуйки, серозные и гнойные корки, снятие которых приводит к образованию участков мокнутий. Заметно покраснение, отек, глубокие трещины; пораженные зоны могут быть болезненными. Беспокоит также зуд.
Профессиональная
Среди кожных заболеваний экзема распространена у людей, имеющих на рабочем месте контакт с химикатами, лекарственными средствами, различными аллергенами. Она начинается с поражения разных участков кожи. Это:
- руки;
- лицо;
- шея;
- голени;
- стопы.
Наблюдается отек, покраснение, сыпь в виде пузырьков, мокнутия. Характерен интенсивный зуд. Рецидивы раз за разом протекают все тяжелее, и лечение при симптомах экземы должно начинаться с устранения провоцирующего фактора – смены условий рабочей деятельности или использования защитных средств.
Детская
Хотя классификация при экземе включает этот вариант болезни, в настоящее время о нем говорят как об экссудативной форме атопического дерматита. Патология развивается у детей в возрасте от 2 недель до 2 лет и может быть связана с неправильным составом рациона, перекармливанием. Наблюдаются следующие симптомы:
- Отек.
- Покраснение.
- Зуд.
- Мокнутие.
- Шелушение.
- Узелки.
- Пузырьки.
- Трещины.
- Серозные корки («молочный струп»).
Очаги симметричные, с нечеткими границами. Область покраснения блестящая, горячая на ощупь. Затрагиваются такие участки как:
- лицо;
- затылок;
- волосистая часть головы;
- ушные раковины;
- шея;
- конечности;
- грудь;
- ягодицы.
Носогубный треугольник обычно остается чистым, без признаков воспалительного процесса.
Дети беспокоятся, плохо спят из-за сильного зуда. При возникновении трещин они чувствуют боль во время купания, массажа, какого-либо воздействия на пораженную поверхность.
Диагностика
Проводится опрос и объективный осмотр пациента. Во время консультации следует уточнить, когда появились первые симптомы, с чем больной связывает обострение. Также используются дополнительные диагностические ресурсы:
| Метод | Как проводится | Цель применения |
| Исследование гематологических и биохимических показателей | Берется капиллярная либо венозная кровь | Оценка общего состояния организма, поиск признаков инфекции, воспаления |
| Биопсия кожи | Фрагмент пораженной зоны исследуется под микроскопом | Поиск признаков, помогающих в дифференциации экземы от других патологий |
| Культуральный (бактериологический) тест | Посев отделяемого из очагов хронической инфекции на питательные среды | Идентификация возбудителя |
| Иммуноферментный анализ (ИФА) | Пациент сдает кровь из вены | Выявление аллергической чувствительности |
| Кожные пробы | На участок тела наносят потенциальный раздражитель и наблюдают за реакцией на него |
Диагноз «экзема» устанавливается после обследования, хотя предположить его врач может и при первичном осмотре. При потребности пациент консультируется у гастроэнтеролога, эндокринолога, невролога.
Лечение
В условиях стационара проводится только при острой реакции, приводящей к утрате трудоспособности. В остальных случаях терапия амбулаторная – пациент посещает поликлинику. Лечение при экземе длительное, курсовое, требующее скрупулезного соблюдения рекомендаций специалиста.
Лечится ли экзема?
Безусловно, это заболевание поддается терапии – если она спланирована правильно и начата своевременно. Чем раньше пациент обратится к врачу, тем выше шансы на благоприятный прогноз. И наоборот, процесс хронический, длительный (порой многолетний и весьма запущенный) быстро устранить трудно, а уж прекратить навсегда – тем более. Но все- таки, можно ли вылечить экзему насовсем или нет?
К сожалению, заболевание приобретает хроническую форму, и понятие «выздоровление» тождественно термину «ремиссия», который означает отсутствие симптомов в определенный период времени и может смениться рецидивом, то есть обострением: вылечить экзему навсегда нельзя.
Однако при успешном исходе курса терапии ремиссия может продолжаться несколько лет, а у некоторых пациентов наблюдается отсутствие обострений на протяжении всей жизни. Поэтому излечить симптомы надолго можно.
Немедикаментозное лечение экземы
 Включает несколько основных методов:
Включает несколько основных методов:
- Элиминация. Как лечить больного экземой? Нужно прекратить контакт с провоцирующими факторами, вызывающими обострение симптомов: пищей, лекарствами, химикатами, профессиональными триггерами.
- Ограничительный режим. Подразумевает обеспечение ночного сна не менее 8 часов, временного отказа от травмирующих водных процедур (например, горячей ванны), избегание стресса.
- Диета. Исключают высокоаллергенные продукты: цитрусовые, грибы, консервы, орехи, арахис, шоколад. Также нельзя пить алкоголь.
- Физиотерапия. Проводится с помощью ультрафиолетового и лазерного излучения.
Все названные методы актуальны в период обострения. Однако соблюдать требования элиминации и, в частности, диету следует постоянно, даже после исчезновения симптомов.
Медикаментозная терапия
Как избавиться от экземы? Следует использовать комбинацию препаратов:
- системных (общего действия);
- топических (наносятся наружно на очаг поражения).
Если речь идет о системной терапии, выбирать, чем лечить экзему, следует в зависимости от ее формы. Применяются:
- Антигистаминные («Хлоропирамин», «Цетиризин», «Лоратадин»).
- Глюкокортикостероиды («Преднизолон», «Дексаметазон»).
- Антибиотики («Доксициклин», «Левофлоксацин»).
- Ретиноиды («Ацитретин»).
- Транквилизаторы с антигистаминным действием («Гидроксизин»).
При интоксикации назначают внутривенные вливания растворов натрия хлорида.
Антигистаминные принимают, в среднем, 10-20 дней, глюкокортикостероиды – от 5 до 25 суток, а антибиотики – до недели (реже требуется более длительный курс).
Применяют:
- примочки с раствором танина, нитрата серебра;
- антисептики (бриллиантовый зеленый, метиленовый синий, «Хлоргексидин»);
- топические глюкокортикостероиды («Бетаметазон», «Момекон»);
- пасты с дегтем, серой;
- антибиотики и противогрибковые локального действия («Тридерм», «Гентамицин», «Клотримазол»).
Курс продолжается, в среднем, 7-14 дней. Пасты накладывают только после стихания острых явлений.
Источники: medscape.com, mdlinx.com, health.harvard.edu.