Дети разного возраста могут переносить крапивницу – это поражение кожи, характеризующееся зудящей сыпью и способное сочетаться с опасным для жизни отеком слизистых оболочек дыхательных путей. Реакция повторяется при контакте с провокатором – происходит рецидив. Поэтому стоит знать, как проводится лечение крапивницы у детей, по каким признакам можно распознать патологию.
Содержание статьи
Причины крапивницы у детей
 Заболевание характеризуется поражением кожи: на ее поверхности – на отдельных участках и даже по всему телу возникает сыпь – последствие повышенной проницаемости сосудов и отека. Формируются волдыри, иначе – уртикарии. Можно перечислить такие причины появления как:
Заболевание характеризуется поражением кожи: на ее поверхности – на отдельных участках и даже по всему телу возникает сыпь – последствие повышенной проницаемости сосудов и отека. Формируются волдыри, иначе – уртикарии. Можно перечислить такие причины появления как:
- Аллергия. Она обусловлена формированием сенсибилизации – специфической иммунной чувствительности по отношению к различным провоцирующим веществам (триггерам) – антигенам.
- Контакт с токсинами и раздражителями. В таком случае речь идет о локализованном дерматите (воспалительном поражении кожи) – он появляется, например, от крапивы, от соприкосновения с медузой.
- Псевдоаллергия. Триггеры возникновения – это лекарства, пищевые продукты, вызывающие выброс медиатора (вещества-проводника) – гистамина. Объективные признаки отвечают картине иммунной обостренной чувствительности, однако защитные комплексы (антитела), как при истинной аллергии, в реакции не задействованы.
- Неиммунные стимулы. Волдыри появляются под воздействием таких факторов, как физическая нагрузка, давление или вибрация, тепло и холод, вода, солнечный свет, стресс.
- Наличие первичных нарушений, которым сопутствует крапивница.
Это аутоиммунные заболевания, ферментопатии, патологии желудочно-кишечного тракта (ЖКТ), эндокринной и нервной системы. Также волдыри могут появиться при инфекциях (паразитарные, грибковые, бактериальные, вирусные).
От чего бывает аллергическая крапивница у детей? Этиология, то есть причина развития симптомов, тесно связана с наличием сенсибилизации к разным веществам – антигенам. В качестве триггеров реакции могут выступать:
- пищевые продукты (молоко, фрукты, шоколад, арахис, яйца, консервы);
- пыльца растений;
- лекарства (антибиотики, витамины, жаропонижающие);
- насекомые (яд при укусах);
- бытовая пыль;
- химикаты.
Кроме того, выделяют идиопатический вариант уртикарной сыпи – причину ее возникновения у детей установить не удается.
Таким образом, крапивница – синдром (комплекс симптомов), объединяющий разные по этиологии формы поражения кожи.
Она может возникать как первичное изолированное заболевание или имеет вторичный характер и развивается на фоне основной причины нарушений – например, патологии ЖКТ.
Симптомы
Хотя причины развития уртикарий разные, объективная картина совпадает. Это создает трудности на этапе уточненной диагностики – то есть поиска этиологического обоснования поражения кожи, однако позволяет без труда идентифицировать крапивницу при очном наблюдении острого периода реакции.
Типичные симптомы
Это те изменения кожи, которые характеризуют классический уртикарный синдром и могут служить обоснованием диагноза еще до выполнения узконаправленных тестов.
Локальные (местные) проявления
 Признаки крапивницы у детей включают:
Признаки крапивницы у детей включают:
- Сыпь (волдыри), склонная к слиянию – от нескольких миллиметров до 10-15 см в диаметре.
- Сильный зуд кожи.
- Ощущение жжения.
Сыпь имеет мономорфный характер – то есть одинаковую форму и внешний вид. Локализоваться может на любом участке тела – в том числе под волосами, на ладонях и подошвах. Не редкость и крапивница на лице. Возникает остро, одномоментно, и исчезает точно так же – без следов. При этом цвет волдырей может меняться: по мере нарастания отека сосочкового слоя кожи они бледнеют, хотя изначально красные. Иногда наблюдается центральное просветление с более яркой розовой каймой.
Сколько дней длится крапивница? Наблюдается, как правило, сутки, но чаще существует не более нескольких часов. Может рецидивировать (повторяться). Длительность сохранения эпизодов формирования уртикарий до 6 недель рассматривают как острую форму, дольше – как хроническую.
Системные (общие) проявления
Крапивница у детей может сопровождаться нарушением общего состояния и включает такие симптомы как:
- слабость;
- головная боль;
- ломота в мышцах и суставах;
- головокружение;
- повышение температуры тела;
- озноб.
Сколько дней длится крапивница как системная патология? Симптомы купируются (прекращаются) достаточно быстро. Лихорадка не должна рассматриваться как признак инфекции. Хотя она достигает высоких цифр (38 °C и даже более), исчезновение происходит вместе с элементами. Таким образом, срок сохранения нарушений – несколько часов, максимум 1 день (что не исключает рецидива).
Дополнительные симптомы
Это признаки, которые характеризуют крапивницу и сопутствующие заболевания, но при классической форме течения не наблюдаются (атипичные) или возникают только при тяжелом варианте патологии.
Поражение кожи
У малышей и детей старшего возраста уртикарный синдром может сопровождаться не только наличием волдырей. Хотя мономорфная сыпь является типичным и ожидаемым признаком, иногда наблюдаются также:
- Пузырьки. Они появляются на поверхности волдырей в результате экссудации (выделения) жидкости.
- Папулы (узелки). Красноватые, возвышаются над поверхностью кожи.
- Геморрагическая сыпь. Это кровянистые точки и пятна (от 1 мм до 10 см), которые возникают при выходе эритроцитов из сосудистого русла в ткани.
Важно знать об этих признаках, поскольку у детей, особенно у младенцев, есть риск быстротекущих агрессивных инфекций (например, менингококковой природы), которые требуют быстрой диагностики. Наличие лихорадки и геморрагической сыпи, папул и пузырьков может запутать даже опытного специалиста.
Другие проявления
Крапивница у ребенка любой возрастной группы может характеризоваться такими признаками как:
- поражение органов ЖКТ (из-за отека слизистой оболочки появляется тошнота, рвота, очень сильная боль в животе, диарея, метеоризм);
- острая задержка мочи;
- кашель, насморк, чихание;
- отек век, покраснение глаз, слезотечение, светобоязнь;
- припухлость суставов.
Ребенок может отказываться от еды – в том числе от груди или смеси. Он капризничает, при появлении схваткообразной боли в животе плачет. Рвотные массы сначала содержат пищу, затем желчь; диарея профузная (обильная).
Осложнения
Хотя крапивница как заболевание или вторичный синдром обычно не представляет опасности для жизни, при тяжелом течении и наличии сопутствующих патологий она может обусловить серьезные сбои в работе организма.
Отек Квинке
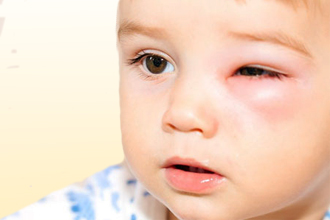 Это припухлость в области слизистых оболочек и зон, богатых подкожной жировой клетчаткой: губ, щек, век, наружных половых органов. Она редко сопровождается зудом, однако обусловливает чувство распирания и жжения. Имеет плотную консистенцию и представляет опасность при локализации в гортани. В этом случае крапивница у грудничков и детей старшего возраста характеризуется такими симптомами как:
Это припухлость в области слизистых оболочек и зон, богатых подкожной жировой клетчаткой: губ, щек, век, наружных половых органов. Она редко сопровождается зудом, однако обусловливает чувство распирания и жжения. Имеет плотную консистенцию и представляет опасность при локализации в гортани. В этом случае крапивница у грудничков и детей старшего возраста характеризуется такими симптомами как:
- Затруднение дыхания.
- Одышка.
- Бледность и синюшность кожи.
- «Лающий» кашель.
- Нарастающая осиплость голоса (в том числе постепенно затихающий плач).
При отеке Квинке есть риск асфиксии (удушья) при смыкании просвета респираторного тракта. Ребенку в этом случае нужна неотложная медицинская помощь.
Обезвоживание
Крапивница у новорожденных при тяжелом течении может быть опасна из-за потери жидкости и необходимых для нормального функционирования организма элементов – электролитов. Это происходит при лихорадке, рвоте и поносе, в результате отказа от пищи и воды и/или невозможности употребить достаточное ее количество из-за позывов на освобождение желудка от содержимого. Дети старшего возраста также имеют высокий коэффициент риска, но наиболее уязвимы младенцы из-за небольшой массы тела и других особенностей.
Признаки обезвоживания – это:
- слабость, вялость;
- западение глаз;
- усиленная жажда;
- медленное расправление кожной складки;
- потеря массы тела более чем на 5%.
У детей лечение включает регидратацию – комплекс действий, направленных на восстановление водно-электролитного баланса. Это питье специальных солевых растворов (иногда с глюкозой) через рот или введение их парентерально – внутривенно с помощью капельницы.
Диагностика
Проводится врачом-педиатром в сотрудничестве с аллергологом-иммунологом, детским инфекционистом, гастроэнтерологом. Могут быть использованы такие методы как:
- Сбор анамнеза. Опрашивают родителей (и самого ребенка, если это подросток) о симптомах, времени их появления и сохранения.
- Объективный осмотр. Наиболее информативным является в остром периоде реакции.
- Кожные пробы. Применяются для поиска триггеров – как аллергенов, так и неиммунных стимулов. Подразумевают нанесение провокатора на предплечье, спину, проведение тестов с давлением, физической нагрузкой, мешочком льда. Детям младше 5 лет обычно не проводятся.
- Лабораторные анализы. Используются для поиска признаков инфекции, дисбактериоза (нарушение состава микрофлоры кишечника), маркеров чувствительности к аллергенам – антител.
Диагностика необходима для уточнения причин развития уртикарного синдрома – сама по себе крапивница, как уже упоминалось ранее, является клиническим диагнозом и устанавливается на основании наличия характерных признаков поражения кожи.
Как лечить?
 Терапия может быть неотложной и плановой. В первом случае проводится оказание помощи пациенту в острой, в том числе экстренной (отек Квинке, обезвоживание) ситуации. Во втором – выясняется причина развития уртикарного синдрома и подбираются мероприятия для ее устранения.
Терапия может быть неотложной и плановой. В первом случае проводится оказание помощи пациенту в острой, в том числе экстренной (отек Квинке, обезвоживание) ситуации. Во втором – выясняется причина развития уртикарного синдрома и подбираются мероприятия для ее устранения.
Элиминация
Лечение в домашних условиях включает ряд мероприятий:
- регулярная влажная уборка;
- использование пылесоса с фильтром;
- отказ от агрессивной бытовой химии;
- коррекция диеты;
- рациональный прием лекарств;
- частая стирка постельного белья;
- покупка чехлов на матрасы и подушки, замена перьевого наполнителя на синтетический гипоаллергенный;
- тщательный выбор подходящих средств для ухода за кожей ребенка (кремов, лосьонов, присыпок);
- ограничение прогулок на открытом воздухе, ношение маски и очков в период пыления растений;
- уничтожение насекомых, при выезде на природу – использование защитных средств (нужно заранее убедиться в их безопасности).
Все перечисленные меры предназначены для прерывания контакта с аллергенами. Если триггер крапивницы – неиммунный фактор (тепло, холод и др.), нужно прекратить или хотя бы максимально уменьшить соприкосновение с ним.
Диета
Лечить крапивницу у ребенка нужно с учетом состава ежедневного меню. Из него следует убрать наиболее агрессивные потенциальные аллергены:
- Коровье молоко.
- Арахис.
- Цитрусовые.
- Орехи.
- Томаты.
- Консервы.
- Морепродукты.
- Красное мясо.
- Шоколад.
- Газированные напитки.
- Колбасные изделия.
- Яйца.
В целом, аллергеном может быть любой продукт, поэтому следует вести наблюдение за реакцией, заполнять пищевой дневник, в котором делаются пометки о составе рациона и наличии/отсутствии симптомов.
Если ребенок получает грудное вскармливание, гипоаллергенная диета показана матери.
В острый период соблюдаются строгие ограничения, однако по мере разрешения сыпи и улучшения состояния можно расширять рацион – это делают осторожно, возвращая по одному продукту за раз в небольшом количестве и наблюдая за реакцией пациента. Но если какая-то пища является аллергеном (и это доказано положительными кожными пробами, лабораторными тестами), ее запрещают и в меню снова не вводят.
Медикаментозная терапия
Чтобы лечить крапивницу у детей, чаще всего используется группа блокаторов H1-рецепторов гистамина:
- Цетрин;
- Зиртек;
- Фенистил;
- Эдем;
- Эриус;
- Дезлоратадин;
- Фексофенадин.
Они имеют возрастные ограничения. Так, Фенистил и Зиртек в виде капель для орального приема (через рот) разрешаются с 1 и 6 месяцев соответственно, тогда как, например, Эриус и Дезлоратадин – только с 12 лет.
 Также могут применяться глюкокортикостероиды:
Также могут применяться глюкокортикостероиды:
- Преднизолон;
- Гидрокортизон;
- Дексаметазон.
В острый период назначаются сорбенты (Энтеросгель, Полифепан), обильное питье. При обезвоживании показаны растворы для регидратации через рот (Ионика, Гастролит) и внутривенного введения (0,9% натрия хлорид и др.).
Как долго лечится крапивница с помощью медикаментозных средств? Курс составляет, как правило, несколько дней или недель, это зависит от тяжести реакции и наличия сопутствующих патологий, а также первичной причины нарушений.
Неотложная помощь
Что делать, если у ребенка внезапно проявились признаки крапивницы? Необходимо:
- Прекратить контакт с триггером, если он обнаружен. Помогите прополоскать рот, не продолжайте инъекцию – действуйте по ситуации. Однако при укусе насекомого не стоит пытаться вытащить жало из ранки, так как есть опасность раздавить его и распространить токсин. Лучше приложите лед на 15 минут.
- Дать антигистаминный препарат. Тавегил, Фенистил, Супрастин – то, что есть под рукой и разрешено для пациента.
- Вызовите «Скорую» или покажите ребенка врачу. Если сыпь покрывает значительную площадь тела, есть озноб, признаки дыхательной недостаточности, отека Квинке, тяжелого обезвоживания, нужна экстренная помощь. Сообщите диспетчеру линии, что пациент – ребенок (возраст тоже важен), выполняйте полученные указания до прибытия бригады медиков. Если крапивница беспокоит, но нет угрожающих симптомов, обратитесь к педиатру поликлиники или приемного отделения детской больницы.
При тяжелой реакции антигистаминных препаратов недостаточно, и ребенку нужна госпитализация в стационар для оказания помощи и наблюдения за состоянием в динамике.
Профилактика и прогноз
Превентивные меры могут быть первичными (до развития болезни). Чтобы предотвратить крапивницу, следует:
- использовать лекарства только по показаниям (особенно если это антибиотики);
- постепенно и осторожно вводить новые продукты в рацион маленьких детей;
- избегать использования агрессивных средств бытовой химии для уборки, стирки вещей;
- освободить пространство от «пылесборников» – ворсистых ковров, тяжелых штор, бумажных книг, старых газет;
- своевременно лечить инфекции, заболевания ЖКТ.
В качестве меры первичной профилактики важно сохранять грудное вскармливание, при невозможности подбирать гипоаллергенные смеси.
Если ребенок уже страдает крапивницей, вылечить ее полностью не всегда удается. Однако известны случаи «перерастания» аллергии; кроме того, правильное питание, санация очагов хронической инфекции (кариес, тонзиллит), коррекция нарушений состава микрофлоры кишечника снижает риск рецидива реакции. Поэтому прогноз – благоприятный при соблюдении принципов элиминации и диеты, своевременном обращении за медицинской помощью при обострении патологии.
Источники: medscape.com, mdlinx.com, health.harvard.edu.